「藥物過敏的症狀有哪些?」這是用藥時最該注意的問題!常見症狀包括皮膚紅疹、搔癢、嘴唇腫脹,嚴重時甚至會呼吸困難。若出現藥物過敏怎麼辦?應立即停藥並大量喝水,必要時服用抗組織胺。藥物過敏吃什麼?建議清淡飲食,多補充維生素C和水分。怎麼知道自己藥物過敏?服藥後若出現不適症狀就應警覺。最後,藥物過敏看哪一科?可先至家醫科或皮膚科就診,嚴重時應立即掛急診處理!
文章目錄
門診中許多人問我:「陳醫師,我吃藥後全身癢,是不是藥物過敏啊?」藥物過敏是身體免疫系統對特定藥物產生的異常反應,嚴重時可能致命,卻常被民眾忽略或誤解。
1. 藥物過敏的症狀:身體發出的警報
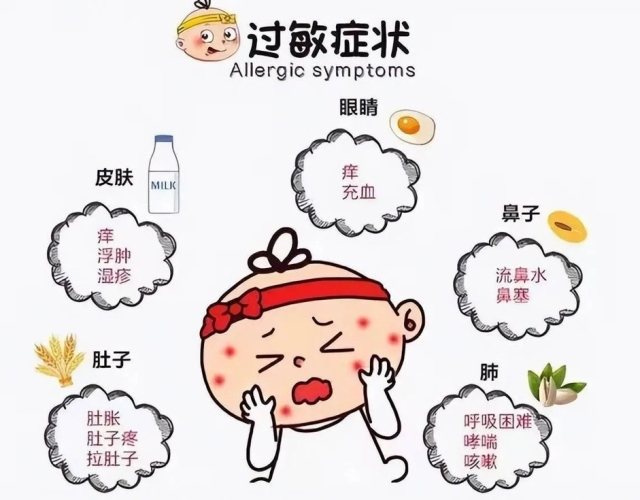
藥物過敏的症狀變化多端,從輕微到致命都有可能。認識這些警訊是保護自己的第一步。以下是常見的藥物過敏的症狀:
1.1 皮膚症狀(最常見)
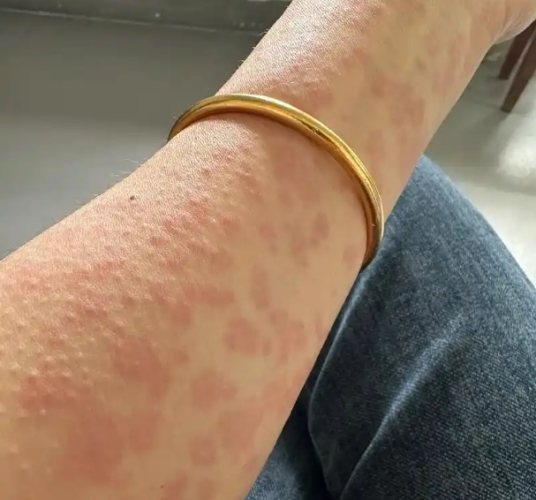
- 蕁麻疹(風疹塊): 紅色、凸起、劇癢的疹塊,形狀大小不一,時隱時現。
- 紅疹(斑丘疹): 廣泛性的紅色點狀或片狀疹子,通常會癢。
- 血管性水腫: 皮膚深層組織腫脹,好發於眼皮、嘴唇、舌頭、喉嚨、手腳。喉嚨腫脹可能阻塞呼吸道,相當危險。
- 搔癢: 全身性或局部性的發癢,不一定伴隨明顯疹子。
1.2 呼吸道症狀(需高度警覺)
- 呼吸困難、喘鳴(呼吸時有咻咻聲)。
- 喉嚨緊縮感、聲音沙啞。
- 持續咳嗽、鼻塞或流鼻水(若與藥物相關而非原發疾病)。
1.3 全身性嚴重過敏反應(Anaphylaxis,立即危及生命)
這是藥物過敏的症狀中最需要立即處理的急症!WHO 指南強調其為多系統同時受影響:
- 皮膚/黏膜: 如蕁麻疹、全身潮紅、瘙癢、嘴唇/舌頭腫脹。
- 呼吸系統: 呼吸困難、喘鳴、喉嚨緊縮、低血氧。
- 循環系統: 血壓急速下降(休克)、頭暈、昏厥、心跳加速或變慢。
- 腸胃道: 劇烈腹痛、噁心、嘔吐、腹瀉。
- 神經系統: 瀕死感、焦慮、意識模糊。
1.4 延遲型反應(服藥數天至數週後)
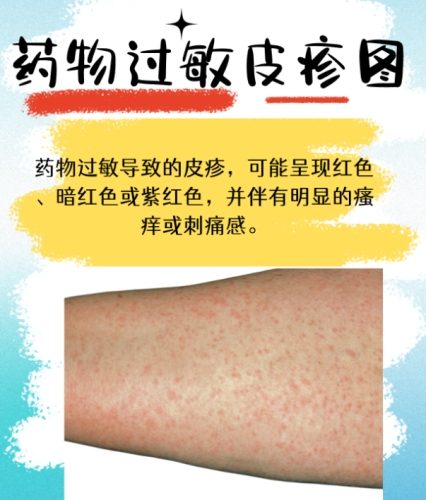
- 藥物疹合併嗜伊紅血症及全身症狀(DRESS): 發燒、淋巴結腫大、血液中嗜伊紅性白血球升高、廣泛性紅疹、內臟器官(肝、腎)可能受損。
- 史帝芬強生症候群/毒性表皮壞死溶解症(SJS/TEN): 極嚴重!初期可能像感冒症狀(發燒、喉嚨痛),隨後出現疼痛性紅疹、水泡,皮膚大片像燙傷般壞死脫落(黏膜如口腔、眼睛、生殖器同樣嚴重受累),死亡率高。
- 固定性藥物疹: 每次吃同樣藥物,都在身體固定位置(如嘴唇、手腳、生殖器)出現圓形或橢圓形的暗紅色斑塊,可能起水泡或破皮,痊癒後留下色素沉澱。
- 血清病樣反應: 發燒、關節痛、蕁麻疹、淋巴結腫大。
1.5 藥物過敏症狀排行榜(常見度與嚴重度參考)
爲了更清晰呈現各類症狀的特點與嚴重程度,整理表格如下:
| 症狀類型 | 常見表現 | 發生時機 | 嚴重程度 | 需立即處理 |
|---|---|---|---|---|
| 皮膚紅疹/蕁麻疹 | 局部或全身紅疹塊、劇烈搔癢 | 立即或數小時內 | ★★☆☆☆ | 視範圍而定 |
| 血管性水腫 | 深層組織腫脹(眼皮、嘴唇、舌頭) | 數分鐘至數小時內 | ★★★★☆ | 是 |
| 呼吸困難/喘鳴 | 呼吸困難、喉嚨緊縮感、發出咻咻聲 | 數分鐘內 | ★★★★★ | 是 |
| 全身過敏反應 | 合併皮膚、呼吸、循環系統症狀,休克風險高 | 數分鐘內 | ★★★★★ | 是 |
| SJS/TEN | 大片皮膚壞死脫落、黏膜嚴重受損 | 服藥後1-3週 | ★★★★★ | 是 |
| DRESS | 發燒、淋巴結腫大、器官損傷、廣泛紅疹 | 服藥後2-6週 | ★★★★☆ | 是 |
| 固定性藥物疹 | 固定位置反覆出現暗紅色斑塊 | 服藥後數小時至數天 | ★★☆☆☆ | 通常否 |
記住,藥物過敏的症狀可能千變萬化。即使是最常見的皮膚癢或紅疹,也不能掉以輕心。特別提醒大家,藥物過敏的症狀若涉及「黏膜部位」(如口腔、眼睛、生殖器破皮潰瘍)、「呼吸困難」、「血壓下降」或「皮膚廣泛起水泡、脫皮」,絕對是十萬火急,必須立即就醫!
2. 藥物過敏怎麼辦?緊急處理與後續管理步驟
萬一懷疑發生藥物過敏,千萬別慌!記住以下步驟:
2.1 立即停止服用可疑藥物
- 這是第一步,也是最重要的一步!不管症狀多輕微,先停藥。若有疑慮,可電詢藥師或醫師確認。
2.2 評估症狀嚴重度
- 輕微症狀(只有局部輕微皮膚癢、少許紅疹):
- 可先觀察,大量喝水幫助藥物代謝。
- 避免搔抓,以免皮膚破損感染。
- 若持續或加重,仍需就醫。
- 中度症狀(全身性蕁麻疹、明顯紅疹、血管性水腫、輕微呼吸不順):
- 立即就醫! 到鄰近診所、門診或急診。
- 嚴重症狀(呼吸困難、喘鳴、喉嚨緊縮、聲音沙啞、頭暈、昏厥、瀕死感、全身性大水泡或脫皮、黏膜潰爛、高燒):
- 立即撥打119叫救護車!這是生死攸關的狀況。
- 若已知有嚴重過敏史且備有醫師處方的「腎上腺素自動注射筆」(如 EpiPen),立即依指示使用於大腿外側,並仍須呼叫救護車送醫。腎上腺素是救命藥,但效果短暫。
2.3 就醫時提供關鍵資訊
到了醫療院所,清晰告知醫護人員以下資訊,對診斷和處理非常重要:
- 懷疑引起過敏的藥物名稱: 最好帶藥袋或藥盒。包含中藥、西藥、保健食品、外用药膏、眼藥水等。
- 劑量、服藥時間: 何時開始吃?最後一次吃是何時?吃多少?
- 症狀出現的時間與變化: 吃完藥多久出現什麼症狀?症狀變化如何?
- 過去的過敏史: 對哪些藥物、食物或其他東西過敏?過去的症狀為何?
- 目前的健康狀況與在用藥物。
2.4 遵照醫囑治療
- 醫師會根據症狀嚴重度給予治療:
- 抗組織胺藥物: 口服或注射,緩解蕁麻疹、搔癢、流鼻水等症狀。
- 類固醇: 口服、注射或外用,用於較嚴重的發炎反應(如嚴重紅疹、血管性水腫)。短期使用在急症是必要且相對安全的。
- 腎上腺素: 治療嚴重過敏性休克的首選救命藥,通常經肌肉注射。
- 其它支持性治療: 如氧氣、點滴輸液、支氣管擴張劑等,視需要給予。
- 嚴重皮膚反應(SJS/TEN, DRESS): 需轉至燒燙傷中心或有經驗的加護病房,給予高劑量免疫球蛋白、環孢素等特殊藥物及嚴密的傷口照護、感染預防和生命徵象維持。
2.5 後續記錄與預防
- 記錄過敏藥物: 確診過敏後,務必將該藥物(及可能相關的化學結構類似藥物)詳細名稱寫在「過敏記錄卡」上。
- 隨身攜帶過敏卡: 看任何醫師(含牙醫)、藥師、護理師、中醫師時,主動出示過敏卡。
- 告知親友: 讓家人或緊急聯絡人知道你的藥物過敏史。
- 就醫時主動告知: 每次看病,無論科別,都要主動說「我對XX藥物過敏」。
- 考慮配戴醫療警示手環: 對於有嚴重過敏史者,這是重要的安全措施。
總之,藥物過敏怎麼辦?核心原則就是「停藥、評估、就醫、記錄、預防」。即使是輕微症狀,也建議諮詢醫師,確認過敏原並做好記錄,避免未來重蹈覆轍。千萬別自行判斷或置之不理。藥物過敏怎麼辦的關鍵在於快速反應和正確處置。
3. 藥物過敏吃什麼?飲食重點與迷思破解
這是門診僅次於「藥物過敏怎麼辦?」的常見問題:「陳醫師,我現在藥物過敏,該吃什麼?不能吃什麼?」答案沒有想像中複雜,但有幾個重點:
3.1 基本原則:溫和、均衡、好消化
- 輕度過敏期:
- 多喝水: 非常重要!充足水分(每日建議2000ml以上,除非有腎臟或心臟等限水問題)能幫助身體代謝藥物殘留,減輕身體負擔。白開水最好。
- 清淡飲食: 優先選擇清蒸、水煮、燉煮的料理方式。避免油炸、燒烤、辛辣、過於刺激(如太酸、太辣)或重口味食物,減少身體發炎負擔。
- 均衡營養: 攝取足夠的蔬菜水果(提供維生素、礦物質)、優質蛋白質(如雞肉、魚肉、豆腐、蛋)、全穀類(如糙米、燕麥),幫助身體修復。
- 中度至重度過敏期(尤其住院或腸胃不適):
- 醫護人員可能會給予「溫和飲食」或「軟質飲食」建議。
- 少量多餐,減輕腸胃負擔。
- 若口腔黏膜有潰瘍(如SJS患者),需流質或細軟飲食,必要時使用管餵食。
3.2 避免「可能」增加組織胺或引發不適的食物(非絕對禁忌)
有些人擔心某些食物會「發」,加劇過敏症狀。其實,藥物過敏期間並不需要嚴格忌口,但若觀察到吃某些食物後症狀加重,可暫時避免:
- 富含組織胺或促進組織胺釋放的食物: 不新鮮的魚貝類(尤其是鯖魚科的魚如鮪魚、鮭魚)、加工肉品(香腸、火腿)、發酵食品(起司、優格、醬油、泡菜)、醃漬品(酸菜、筍乾)、番茄、茄子、菠菜、巧克力、酒類飲品(尤其是紅酒、啤酒)。
- 辛辣刺激或高油高糖食物: 可能刺激發炎反應或加重皮膚搔癢感。
3.3 破解迷思:「藥物過敏吃什麼」的常見誤區
- 迷思一:一定要吃「解毒」食物或偏方? 錯!網路上流傳的各種「解毒湯」、「排毒餐」缺乏科學證據。均衡飲食和充足水分就是最好的支持。亂吃偏方可能與藥物交互作用或延誤治療。
- 迷思二:完全不能吃「發物」(如海鮮、鴨肉、鵝肉、芒果等)? 不一定!除非你明確知道對這些食物本身過敏,否則在藥物過敏期間,適量、新鮮地攝取這些食物通常不會造成問題。過度限制飲食反而可能營養不良。
- 迷思三:需要大量補充維生素C或益生菌? 維生素C是抗氧化劑,均衡飲食通常已足夠,高劑量補充(如超過2000mg)並未被證實能加速藥物過敏恢復,且可能造成腹瀉或結石風險。益生菌在急性過敏期間的角色不明顯。
- 迷思四:吃抗組織胺藥物時不能吃香蕉或起司? 這針對的是「單胺氧化酶抑制劑」(MAOI,一種舊型抗憂鬱藥)的飲食禁忌。一般常用於過敏的第二代口服抗組織胺(如 Cetirizine, Loratadine, Fexofenadine)並沒有此限制。
所以,藥物過敏吃什麼才好?簡單說就是:「清淡均衡多喝水,避免自己會過敏的食物和已知會加重不適的食物,不用迷信特定排毒餐。」藥物過敏吃什麼的重點在於「支持身體修復」而非「治療過敏本身」。治療過敏仍需靠藥物和避開過敏原。若因嚴重口腔黏膜破損影響進食,請務必告知醫護人員調整飲食型態或給予營養支持。下次門診再問我「藥物過敏吃什麼」時,希望你先回想這段話!

4. 怎麼知道自己藥物過敏?辨識與診斷方法
「怎麼知道自己藥物過敏?」這是預防嚴重過敏反應的關鍵問題。以下提供幾個判斷方向與診斷方式:
4.1 觀察服藥後的身體變化(最重要!)
- 時間關聯性: 症狀是否在「初次服用」或「再次接觸」某種藥物後出現?(注意:初次用藥可能在一週後才出現延遲反應;再次接觸則可能在數分鐘至數小時內引發反應)。
- 症狀是否符合前述的過敏表現? 特別留意皮膚疹、癢、呼吸困難、腫脹等。
- 停藥後是否改善? 通常停掉可疑藥物後,症狀會逐漸緩解(嚴重反應如SJS/TEN改善較慢)。
- 再次接觸是否復發? 這是最強烈的證據,但極度危險!絕對不可為了「測試」而自行再次服用可疑藥物。
4.2 就醫尋求專業診斷
當懷疑藥物過敏,務必尋求醫師協助診斷。醫師會綜合以下資訊:
- 詳細病史詢問: 這是診斷基石。醫師會問你服用的所有藥物(含非處方藥、中草藥、保健食品)、症狀發生時間、特徵、持續時間、過去過敏史、個人或家族是否有異位性體質(如氣喘、過敏性鼻炎、異位性皮膚炎)等。
- 理學檢查: 仔細檢視皮膚、黏膜、呼吸狀況等。
4.3 過敏檢測(非萬能,需醫師評估)
- 皮膚測試(Skin Tests):
- 針刺試驗(Prick test): 常用於測試「立即型」過敏反應(如對盤尼西林類、肌肉鬆弛劑、胰島素、某些化療藥)。將微量疑似過敏原萃取液滴在皮膚上,輕輕刺入表皮,觀察15-20分鐘是否有紅腫癢的反應。風險低,但需在具備急救設備的醫療單位由專業人員執行。
- 皮內試驗(Intradermal test): 比針刺試驗更敏感,將過敏原注入皮內。常用於盤尼西林類過敏和局部麻醉劑測試。風險稍高於針刺試驗。
- 貼布測試(Patch test): 主要用於診斷「延遲型」接觸性皮膚炎(如外用藥膏、藥水引起的過敏)。將疑似過敏原貼在背部皮膚48小時,移除後間隔24-48小時觀察皮膚反應。對系統性藥物引起的延遲型反應(如抗生素、抗癲癇藥)診斷價值較有限。
- 血液檢測(血清特異性IgE抗體檢測):
- 抽血檢測血液中是否針對特定藥物產生IgE抗體(與立即型反應相關)。
- 常用於盤尼西林類、胰島素、乳膠、部分化療藥等。
- 優點: 不受藥物(如抗組織胺、類固醇)影響,不受皮膚狀況影響,無引發過敏反應風險。
- 缺點: 敏感性不如皮膚測試高(可能有偽陰性),能檢測的藥物種類有限,結果解讀需專業醫師判斷(陽性不一定代表臨床一定會過敏)。
- 藥物激發試驗(Drug Provocation Test, DPT):
- 在嚴格醫療監控下,給予患者極低劑量的可疑藥物,逐步增加劑量,觀察是否誘發過敏症狀。這是診斷藥物過敏的「黃金標準」。
- 風險: 可能誘發嚴重過敏反應,必須由經驗豐富的過敏專科醫師在具備完整急救設備的環境(如加護病房或急救設備完善的門診)執行。
- 適用時機: 當病史不明確、替代藥物選擇極少或風險高、皮膚或血液檢測結果模稜兩可時,經醫師評估病人潛在風險與效益後才會考慮。
怎麼知道自己藥物過敏? 最關鍵的是「提高警覺」和「尋求專業協助」。切勿自行判斷或聽信非醫療人員建議。怎麼知道自己藥物過敏的過程需要醫師根據你的病史、症狀和選擇性檢測來綜合判斷。懷疑時,寧可謹慎一點。
5. 藥物過敏看哪一科?就醫指引
「藥物過敏看哪一科?」這個問題很重要,找對科別才能得到適切的診斷和處置。選擇依據症狀嚴重程度和需求階段:
5.1 急性發作期(症狀正在發生)
- 出現嚴重症狀(如呼吸困難、喉嚨腫脹、頭暈昏厥、全身嚴重紅疹水泡):
- 立即撥打119送急診! 急診科醫師能提供立即的生命支持與急救處置(如給予腎上腺素、氧氣、點滴等)。
- 出現中度症狀(全身性蕁麻疹、明顯血管性水腫但呼吸尚可):
- 鄰近的內科、家醫科門診: 若門診有開,可立即前往。
- 皮膚科門診: 若以皮膚症狀為主且診所有開。
- 緊急但非立即危及生命時,也可考慮至急診評估。
- 輕微症狀(局部輕微皮膚癢疹):
- 可先觀察並停藥,若持續或加重,可至家醫科、內科或皮膚科門診就醫。
5.2 過敏原確認與後續管理期(急性期過後)
- 過敏免疫風濕科(俗稱過敏科):
- 這是診斷與處理藥物過敏的「核心專科」! 過敏專科醫師熟悉各種過敏反應機制、檢測方法(皮膚測試、血液檢測)以及執行和判讀「藥物激發試驗」(若經評估適合)。
- 提供正確的過敏藥物診斷與記錄。
- 給予未來用藥建議與替代藥物選擇。
- 指導嚴重過敏患者如何使用腎上腺素筆。
- 長期追蹤管理複雜的過敏問題(如多重藥物過敏)。
- 皮膚科:
- 特別擅長診斷和處理藥物引起的皮膚不良反應,尤其是延遲型反應(如斑丘疹、固定性藥物疹、DRESS、SJS/TEN)。
- 對於嚴重皮膚藥物反應(SJS/TEN)的傷口照護經驗豐富。
- 其他相關科別:
- 原本開立藥物的主治醫師: 務必告知其藥物過敏情形,討論未來替代治療方案。例如對化療藥過敏需與腫瘤科醫師討論,對抗癲癇藥過敏需與神經科醫師討論。
- 藥師: 提供藥物的詳細資訊、諮詢用藥安全、協助辨識潛在過敏藥物成分、指導藥物記錄卡填寫。
5.3 不同階段就醫建議整理
| 就醫階段 | 適用科別 | 說明 |
|---|---|---|
| 急性嚴重發作 | 急診科 | 呼吸困難、休克、喉嚨腫脹等危及生命狀況 |
| 急性皮膚嚴重反應 | 皮膚科/急診科 | 廣泛水泡、皮膚壞死、黏膜潰瘍 |
| 急性中度症狀 | 家醫科/內科/皮膚科 | 全身性蕁麻疹、明顯血管性水腫但呼吸正常 |
| 過敏原診斷確認 | 過敏免疫風濕科 | 藥物測試、激發試驗、過敏原鑑定 |
| 後續皮膚照護 | 皮膚科 | 藥物疹後續治療、傷口護理 |
| 藥物替代諮詢 | 原主治醫師 + 過敏科 | 根據過敏史調整治療方案 |
| 日常用藥安全 | 社區藥局藥師 | 藥物成分諮詢、過敏卡登錄協助 |
總結來說,藥物過敏看哪一科?記住口訣:「嚴重急診救,確認找過敏,皮膚問題看皮膚,原科藥師要告知」。急性期救命最重要,穩定後想真正確定過敏原並獲得長期管理計畫,「過敏免疫風濕科」是最佳的選擇。下次門診別再問我「藥物過敏看哪一科」,直接掛過敏科就對了!當然,若皮膚症狀為主,皮膚科也是很好的第一線選擇。清楚的診斷才能保障你未來的用藥安全。
就診提醒
- 任何服藥後出現「新」的皮膚紅疹、癢、腫、呼吸不順、喉嚨緊、頭暈」,請立即停藥並就醫評估。
- 若出現「口腔/眼睛/生殖器黏膜破損」、「呼吸困難」、「皮膚起水泡或大片脫皮」、「高燒合併紅疹」任一症狀,立刻撥打119送急診。
- 確診藥物過敏後,務必取得並隨身攜帶「藥物過敏記錄卡」(可向醫院或藥局索取),每次就醫主動出示告知所有醫療人員(含牙醫、中醫師)。
- 對於嚴重藥物過敏患者,經醫師評估後隨身攜帶「腎上腺素自動注射筆」並學會使用,是保命關鍵。
藥物過敏常見問題 Q&A
Q1: 藥物過敏一定要看醫生嗎?
- A: 強烈建議要看! 即使是輕微的皮膚癢或紅疹,也應就醫確認是否為藥物過敏、是哪種藥物引起,並記錄下來。醫師能評估嚴重度、給予適當藥物緩解症狀,更重要的是,提供未來用藥的明確指引,避免下次接觸到過敏原而引發更嚴重、甚至致命的反應。切勿自行判斷或置之不理。
Q2: 為什麼抗組織胺可以治過敏?
- A: 許多藥物過敏的症狀(如蕁麻疹、搔癢、鼻子癢、流鼻水、打噴嚏、眼睛癢)是由體內釋放的「組織胺」這個化學物質所引發的。抗組織胺藥物就像「組織胺的阻斷器」,它能搶先占據細胞上的組織胺接受體(主要是H1接受體),阻止組織胺發揮作用,從而有效緩解這些由組織胺主導的過敏症狀。不過,它對於非組織胺引起的症狀(如嚴重過敏性休克、SJS/TEN)效果有限或無效,那些狀況需要其他藥物(如腎上腺素、類固醇)治療。
Q3: 藥物過敏可以打疫苗嗎?
- A: 大多數情況下可以!但需特別注意:
- 對特定疫苗成分過敏才需避免: 能否施打主要取決於你是否對該「特定疫苗」或其成分(如雞蛋蛋白、明膠、特定抗生素如Neomycin/Streptomycin、防腐劑如硫柳汞Thimerosal、佐劑如鋁鹽、或新冠疫苗中的聚乙二醇PEG/聚山梨酯Polysorbate)有過敏史。若無,通常可以接種。
- 對疫苗非活性成分過敏: 若已知對疫苗中的非活性成分(如上述)過敏,應告知醫師,評估風險或選擇不含該成分的替代疫苗。
- 嚴重過敏體質者: 建議在具備急救設備的醫療院所接種,接種後觀察至少30分鐘。
- 不確定者: 接種前主動告知醫護人員你的藥物過敏史,由專業人員評估。絕對不要因為有藥物過敏史就完全拒絕所有疫苗,疫苗對預防傳染病非常重要。WHO 指南強調,除對特定疫苗成分有嚴重過敏史者外,藥物過敏通常不是接種禁忌。
Q4: 藥物過敏會打噴嚏嗎?
- A: 有可能,但相對少見。 打噴嚏是過敏性鼻炎的典型症狀,通常由吸入性過敏原(如塵蟎、花粉)引起。藥物過敏引起的呼吸道症狀更常見的是鼻塞、流鼻水、鼻子癢,打噴嚏也可能發生,但不如皮膚紅疹、蕁麻疹、呼吸困難或腫脹那麼常見。如果服藥後突然出現打噴嚏、流鼻水,且沒有感冒或其他過敏原接觸史,仍需將藥物過敏列為可能原因之一,應留意是否合併其他更典型的藥物過敏症狀。



